Ból jest jednym z najbardziej powszechnych i jednocześnie najbardziej złożonych doświadczeń człowieka. Towarzyszy nam od chwili narodzin, pełniąc ważną funkcję ochronną – ostrzega przed uszkodzeniem tkanek i pomaga unikać zagrożeń. Jednak gdy trwa zbyt długo lub staje się nieadekwatny do bodźca, przestaje chronić, a zaczyna być chorobą samą w sobie. Szacuje się, że na przewlekły ból cierpi nawet co piąty dorosły Polak (Olczak A., Grąbczewska E., 2012)¹.
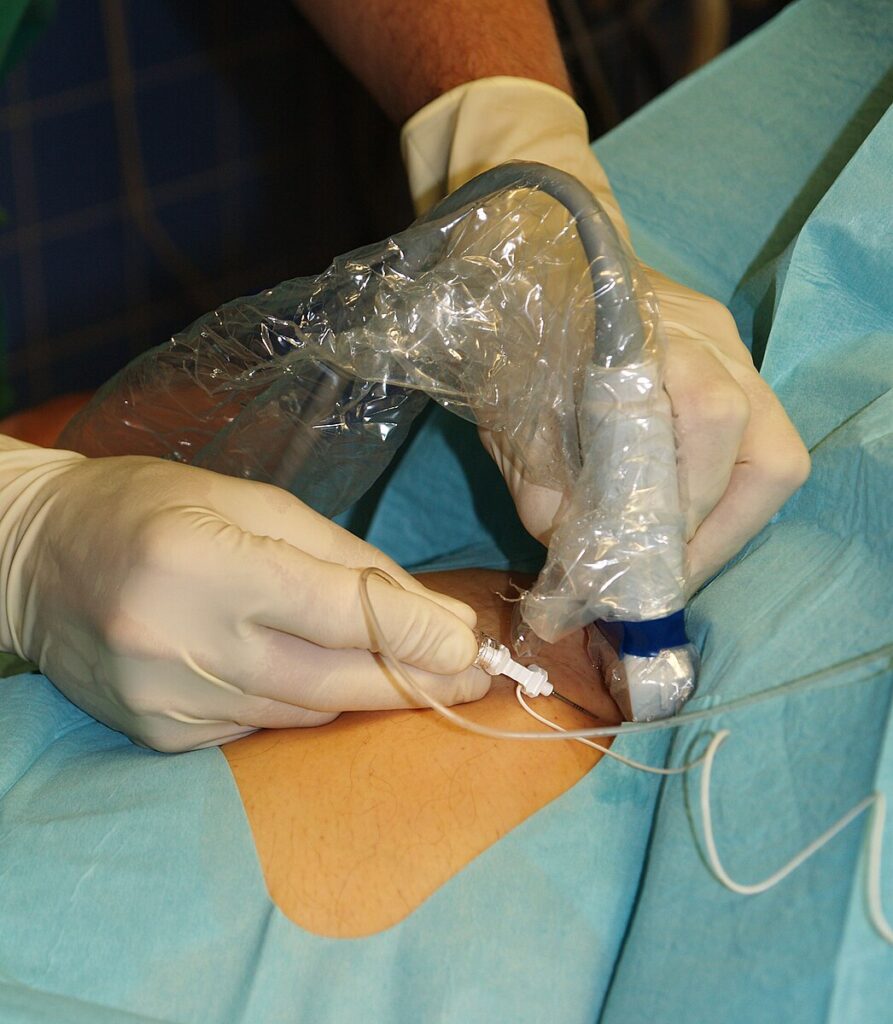
Ryc. 1. Techniki regionalne, takie jak blokady nerwów pod kontrolą USG, pozwalają skutecznie i bezpiecznie uśmierzać ból – ograniczając konieczność stosowania silnych leków systemowych (opioidowych).
Jak powstaje ból
Proces powstawania bólu nazywamy nocicepcją. Rozpoczyna się on w chwili, gdy szkodliwy bodziec – mechaniczny, termiczny lub chemiczny – pobudza zakończenia nerwowe zwane nociceptorami. To one przekształcają bodziec w impuls elektryczny, który następnie przewodzony jest do rdzenia kręgowego, a dalej – do mózgu (Klatka M., 2016)².
W rdzeniu kręgowym informacja o bólu może zostać wzmocniona lub osłabiona. Dzieje się to dzięki mechanizmom modulacyjnym – na przykład pod wpływem emocji, stresu lub działania leków. W mózgu impulsy bólowe docierają m.in. do wzgórza i kory czuciowej, gdzie następuje ich świadoma interpretacja. Dopiero wtedy powstaje percepcja bólu, czyli to, co faktycznie czujemy (Wąsik J., 2020)³.
Nie bez znaczenia są też czynniki psychiczne. Strach, napięcie czy depresja mogą nasilać ból, natomiast poczucie bezpieczeństwa i zrozumienia – go łagodzić (Wieczorek A., 2018)⁴. Dlatego leczenie bólu wymaga nie tylko działania na poziomie biologicznym, ale również emocjonalnym i społecznym.
Rodzaje bólu: ostry i przewlekły
Ból ostry jest zazwyczaj krótkotrwały i pojawia się w odpowiedzi na uraz, zabieg chirurgiczny lub infekcję. Pełni funkcję ochronną – motywuje nas do unikania ruchów, które mogłyby pogłębić uszkodzenie (Kozłowska K., 2019)⁵. Z reguły ustępuje, gdy proces gojenia dobiega końca.
Zupełnie inaczej wygląda ból przewlekły. Trwa on powyżej 3 miesięcy i często nie ma już związku z pierwotnym urazem. Z czasu ostrzegawczego sygnału przekształca się w niezależną jednostkę chorobową, wpływając na sen, koncentrację, relacje społeczne i zdolność do pracy (Rostkowska A., 2021)⁶.
W Polsce przewlekły ból zgłasza około 27 % dorosłych, przy czym częściej dotyczy kobiet i osób starszych. U co trzeciego pacjenta jest on na tyle silny, że utrudnia codzienne funkcjonowanie (Janik T., 2020)⁷. Światowa Organizacja Zdrowia uznaje ból przewlekły za jedno z najpoważniejszych wyzwań zdrowia publicznego XXI wieku (WHO, 2019)⁸.
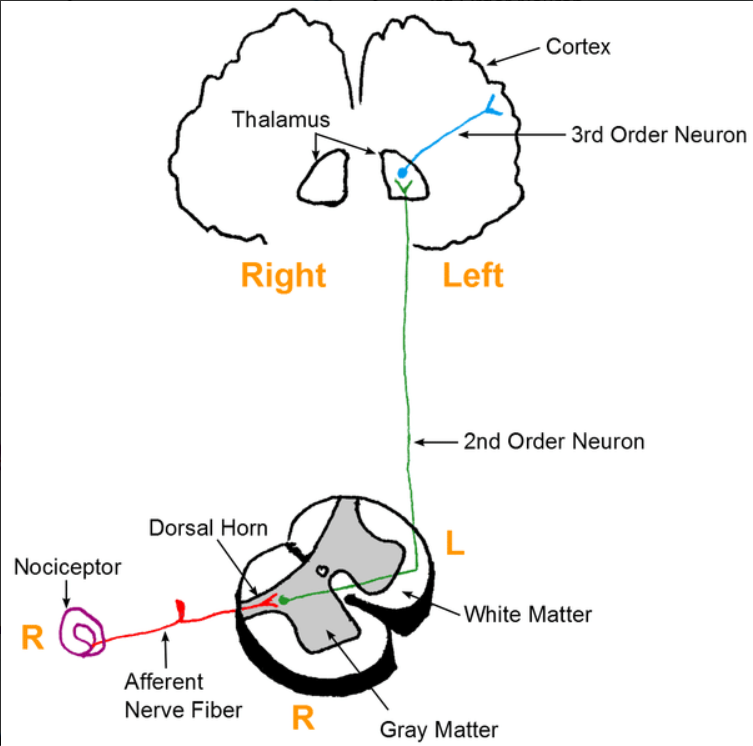
Ryc. 2. Nociceptory w skórze lub narządach wewnętrznych rejestrują bodziec uszkadzający, a następnie przekazują impuls przez włókna czuciowe do rogów tylnych rdzenia kręgowego. Dalej sygnał biegnie drogą rdzeniowo-wzgórzową do wzgórza i kory mózgowej, gdzie pojawia się świadome odczucie bólu.
Jak leczyć ból
Leczenie bólu powinno być zindywidualizowane i dostosowane do jego rodzaju, przyczyny oraz intensywności. W praktyce stosuje się kilka grup metod, które często łączy się w jednym planie terapii.
Farmakoterapia
Podstawę leczenia stanowią leki przeciwbólowe – od niesteroidowych leków przeciwzapalnych (np. ibuprofen, diklofenak) po paracetamol i opioidy. W bólach przewlekłych coraz częściej sięga się również po leki przeciwdepresyjne lub przeciwdrgawkowe, które modulują przewodzenie bólu w ośrodkowym układzie nerwowym (Krzewski J., 2020)⁹.
Leczenie interwencyjne
W przypadku silnych lub opornych dolegliwości stosuje się zabiegi wykonywane przez lekarzy anestezjologów, takie jak blokady nerwowe, neurolizy, kriolezje czy zastrzyk zewnątrzoponowy (Nowicka D., 2017)¹⁰. Ich celem jest czasowe lub trwałe przerwanie przewodzenia bólu.
Rehabilitacja i fizjoterapia
Ruch – pod okiem specjalisty – może zmniejszyć napięcie mięśniowe, poprawić ukrwienie i wpływać na neuroplastyczność, co redukuje ból. Regularna aktywność fizyczna działa też przeciwdepresyjnie (Lewandowska A., 2018)¹¹.
Psychoterapia i edukacja
Ból przewlekły często wymaga wsparcia psychologicznego. Techniki terapii poznawczo-behawioralnej pomagają pacjentom lepiej rozumieć swoje reakcje i uczyć się strategii radzenia sobie z dolegliwościami (Sokołowska E., 2022)¹².
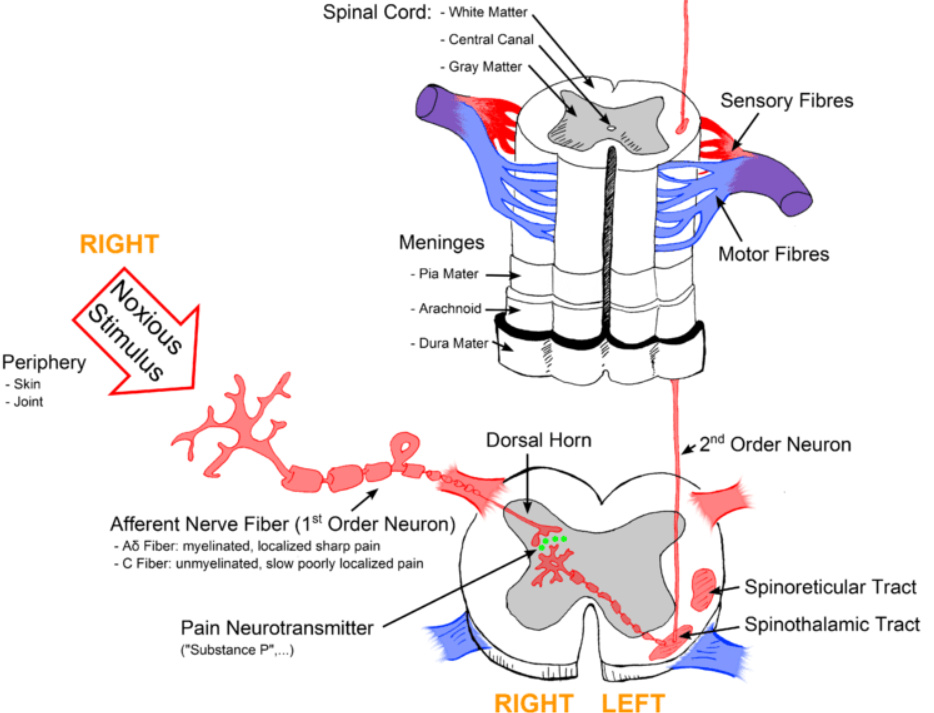
Ryc. C. Silny lub szkodliwy bodziec (noxious stimulus) aktywuje zakończenia nerwowe w skórze lub stawie. Impuls wędruje włóknami Aδ i C do rogów tylnych rdzenia, gdzie neuroprzekaźniki bólowe (np. substancja P) przekazują go do kolejnych neuronów. Dalej informacja biegnie szlakiem rdzeniowo-wzgórzowym i dociera do mózgu – tam powstaje świadome odczucie bólu.
Leczenie bólu w Gdańsku
W większych miastach, takich jak Gdańsk, dostęp do specjalistycznego leczenia bólu stopniowo się poprawia. Funkcjonują tu zarówno publiczne poradnie leczenia bólu, jak i ośrodki prywatne oferujące nowoczesne metody terapii – w tym blokady nerwowe pod kontrolą USG, farmakoterapię skojarzoną, kriolezję nerwów, stymulację rdzeniową oraz wsparcie psychologiczne.
Pacjent może zostać skierowany do poradni leczenia bólu przez lekarza rodzinnego lub specjalistę. Warto podkreślić, że świadczenia te są refundowane przez NFZ, choć w praktyce czas oczekiwania na wizytę może sięgać kilku tygodni. Alternatywą są konsultacje prywatne, często umożliwiające szybsze rozpoczęcie terapii (Kamińska M., 2023)13.
W ostatnich latach rozwijane są także programy edukacyjne, których celem jest zwiększenie świadomości społecznej na temat leczenia bólu i praw pacjenta. Zgodnie z Ustawą o prawach pacjenta każdy ma prawo do leczenia bólu adekwatnego do jego nasilenia (Ustawa o prawach pacjenta, 2017)14.
Podsumowanie
Ból jest zjawiskiem wielowymiarowym – obejmuje aspekt biologiczny, psychiczny i społeczny. Może być zarówno ostrzegawczym sygnałem, jak i źródłem cierpienia. Zrozumienie jego mechanizmów otwiera drogę do skutecznego leczenia, które nie ogranicza się tylko do podawania leków, ale obejmuje także rehabilitację, wsparcie psychologiczne i edukację. Warto z nich korzystać – bo leczenie bólu nie jest przywilejem, lecz prawem każdego pacjenta.