Miłosne uniesienie, kontakt dwóch ciał, wzajemna adoracja kończąca się orgazmem. To wszystko oznacza nie tylko harmonie serc, ale także zmian patologicznych lokalizujących się w obrębie ano-genitalnym. W spektrum objawów powstających w wyniku infekcji wenerycznej HPV wchodzą kłykciny kończyste, które zaniedbane mogą przyjmować formę guzów Buschke-Lowensteina, a także kłykciny płaskie lokalizujące się w ujściu pochwowym szyjki macicy. Te drugie zapoczątkowują proces, który nieprzerwany prowadzi do raka szyjki macicy.
HPV jest powszechnym wirusem, o czym świadczy fakt, że ponad 50% populacji aktywnej seksualnie ma w surowicy przeciwciała przeciwko białkom kapsydu wirusa (Majewski S., et al., 2005)1. HPV nie tylko jest związany z okolicą płciową. Efekty jego obecności możemy zobaczyć na palcach dłoni i stóp, w ustach, krtani czy migdałkach. Oczywiście jama ustna również służy do kontaktów seksualnych. Nie dziwi, więc fakt odnalezienia tam czynników etiologicznych typowych dla lokalizacji płciowej. Również nie powinno zastanawiać rozwijanie nowotworów HPV-zależnych w obrębie głowy i szyi (Kiwerska K., et al., 2012)2.
HPV – transmisja w STD
Szacuje się, że na świecie 650 mln osób jest zarażonych wirusem HPV (Jach R., et al., 2008)3. Najczęstszą drogą przenoszenia są kontakty seksualne. Drążąc temat głębiej na podstawie badań par heteroseksualnych można stwierdzić, że najbardziej prawdopodobną drogą zarażenia mężczyzny stanowi seks analny (47,1 tr/p-m), następnie waginalny (27,8 tr/p-m). Natomiast kobieta ma największą szansę zarażenia podczas seksu analnego (5,9 tr/p-m) lub przypadkowego kontaktu odbytu z moszną partnera (6 tr/p-m). (Hernandez B., et al., 2008)4.
Wirus HPV ma zdolność do zarażania komórek, które aktywnie się dzielą. Komórki o takich właściwościach znajdują się w warstwie podstawnej naskórka, czyli w jego najgłębszej części. Keratynocyty podczas dojrzewania migrują w kierunku warstwy rogowej, gdzie dochodzi do uwolnienia wirionów. Przekazanie HPV drugiej osobie wymaga spełnieniu dwóch podstawowych kryteriów. Pierwszym z nich jest obecność zmian patologicznych, które wynikają z aktywności biologicznej wirusa. Drugim elementem do spełnienia jest uszkodzenie ciągłości bariery naskórkowej, gdyż w innych warunkach trudno o kontakt wirusa z dzielącymi się komórkami. Jeżeli dojdzie do zakażenia to infekcja może mieć charakter przemijający. Ustępuje w wyniku silnej reakcji zapalnej w ciągu dwóch lat. Jednak część zakażeń nie zostanie wyeliminowana samoistnie, rozpoczynając w obrębie żeńskich narządów płciowych proces wewnątrznabłonkowej neoplazji szyjki macicy (CIN), z której powstaje rak płaskonabłonkowy szyjki macicy.
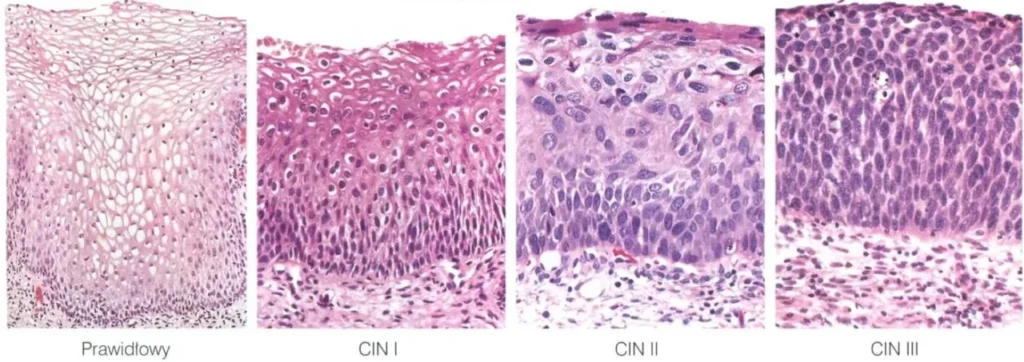
Ryc. 1. Na poszczególnych obrazach widać początkowo w dolnych częściach nabłonka proces zaburzenia różnicowania, który w CIN III obejmuje całą szerokość nabłonka i stanowi carcinoma in situ (Kumar V., et al., 2014).
Związany z infekcją HPV rak szyjki macicy odpowiada w Polsce 4% zgonów wśród chorób nowotworowych u kobiet (Wojciechowska J., Didkowska J., 2012)5. Warto pamiętać, że okres między zakażeniem HPV, a powstaniem nowotworu jest długi i wynosi między 10, a 20 lat. Wyraźnie widać, że jest to powoli tlący się proces, któremu można przeciwdziałać. Wystarczy pójść do ginekologa, pobrać cytologię i sprawdzić, czy problem dotyczy również mnie.
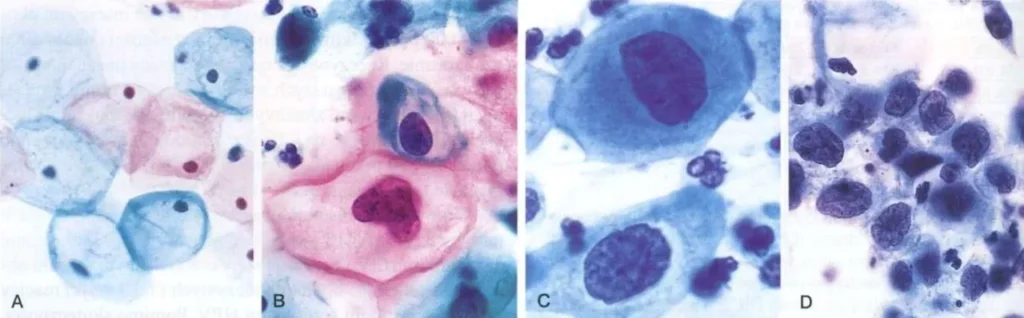
Ryc. 2. Rozmazy cytologiczne. A – stan normy. B – CIN I. C i D – to CIN III. Na kolejnych obrazach widać zmniejszenie objętości cytoplazmy i zagęszczenie chromatyny jądra, co świadczy o toczących się zaburzeniach różnicowania w złuszczających się komórkach szyjki macicy (Kumar V., et al., 2014).
Szczepienia
Problem nie dotyczy tylko dorosłych kobiet. Zagrożony jest każdy człowiek aktywny seksualnie. Istnieje powód, dla którego młode kobiety powinny zostać zabezpieczone przed infekcją HPV. Przed dojrzewaniem płciowym w kanale szyjki macicy znajduję się nabłonek walcowaty, w pochwie wielowarstwowy płaski, a strefa przejściowa między nimi nie istnieje. Podczas dojrzewania płciowego dochodzi do wynicowania nabłonka walcowatego na część pochwową szyjki macicy. Odsłonięty nabłonek walcowaty ulega metaplazji płaskonabłonkowej wytwarzając strefę przejściową, ostatecznie dojrzewając. Okres, w którym nabłonek walcowaty znajduje się poza kanałem szyjki macicy jeszcze szczególnie niebezpieczny, gdyż nabłonek ten nie posiada takich samych właściwości mechanicznych jak nabłonek wielowarstwowy płaski. Konsekwencją stanu permisywnego dla zakażeń HPV jest fakt, że szczyt wykrywania infekcji przypada na 18-25 rok życia. Jeżeli chcemy zmniejszyć odsetek osób, które mają kontakt z tą patologią, to trzeba zaszczepić populacje młodzieży przed rozpoczęciem aktywności seksualnej. Zabezpieczenie przed najbardziej onkogennymi wirusami HPV typami 16, 18, 31, 33 pozwoli u kobiet uniknąć rozwoju raka szyjki macicy, a u mężczyzn raka kolczystokomórkowego prącia. W randomizowanym i podwójnie zaślepionym badaniu pokazano skuteczność szczepień przeciwko HPV. Dwuwalentna szczepionka skutkowała 91,6% zmniejszeniem częstości występowania przypadkowych infekcji, 100% redukcją przetrwałych infekcji, a także 93,5% zmniejszenie zmian cytologicznych. (Harper D.M., et all., 2004)6. Badanie FUTURE II potwierdziło wcześniejsze ustalenia. Aktualnie sądzi się, że powszechne wprowadzanie szczepionki przeciw HPV obniży o 95% liczbę zgonów z powodu raka szyjki macicy.
za zgodą i wsparciem @hitsug